Outras notícias
-

Inscrições para 6 mil vagas de professores no RS estão abertas; veja áreas e datas do concurso
Inscrições foram abertas na manhã desta quarta-feira (2) e seguem até 4 de agosto Estão abertas as inscrições para o concurso público que prevê a nomeação de 6 mil novos p ...
Saiba Mais -
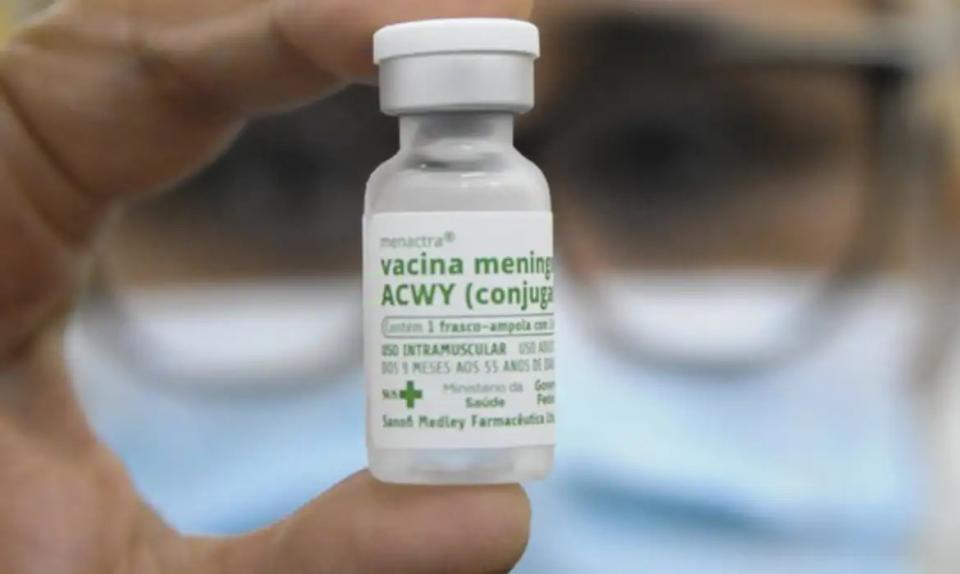
Meningite: entenda como fica vacinação com ACWY após mudança nas doses
Desde o início da semana, crianças com 12 meses de vida já podem receber a dose ACWY como reforço dentro do esquema vacinal contra a meningite, no Sistema Único de Saúde (SUS). O imunizante protege contra os ...
Saiba Mais
